A inflamação crônica é, sem dúvida, um dos temas mais importantes e menos compreendidos da medicina moderna. Ela começa como um aliado: um escudo biológico ativado para nos proteger. Contudo, quando essa resposta não é resolvida, ela se transforma em uma ameaça silenciosa ao organismo. Portanto, entender o que é inflamação, como ela funciona e quando se torna perigosa pode, literalmente, proteger sua saúde a longo prazo.
Este artigo é baseado em documentos técnicos e materiais educativos sobre a fisiopatologia da inflamação no corpo, incluindo a publicação Understanding Inflammation, de Jamie Frier, e análises de inflamação persistente e autoimunidade. Ao longo do texto, você encontrará explicações detalhadas, tabelas comparativas e dicas aplicáveis sobre como identificar quando a inflamação aguda se transforma em inflamação crônica — e o que fazer diante disso.
O Que É Inflamação e Por Que Ela Existe no Seu Corpo
A inflamação é definida como um mecanismo de proteção biológica essencial, ativado pelo sistema imunológico para combater infecções e reparar tecidos danificados. Etimologicamente, o termo deriva do latim inflammare, que significa “incendiar” ou “queimar”. Essa origem não é por acaso: ela descreve com precisão o calor e a vermelhidão característicos do processo.
De acordo com os materiais técnicos analisados, a resposta inflamatória é acionada assim que o corpo detecta danos ou a presença de patógenos externos, como vírus e bactérias. Sem ela, o organismo seria incapaz de cicatrizar um pequeno corte ou sobreviver a uma infecção comum. Portanto, longe de ser apenas um incômodo, a inflamação é uma ferramenta de sobrevivência indispensável.
Em seu estado ideal, a inflamação aguda é uma aliada breve. Ela realiza seu trabalho — neutralizar a ameaça e iniciar a cura — e então desaparece. O problema surge quando esse processo não é resolvido e se transforma em inflamação crônica, uma condição que pode destruir os mesmos tecidos que originalmente deveria proteger.
Como Funciona a Resposta Inflamatória: A Biologia por Trás dos Sintomas
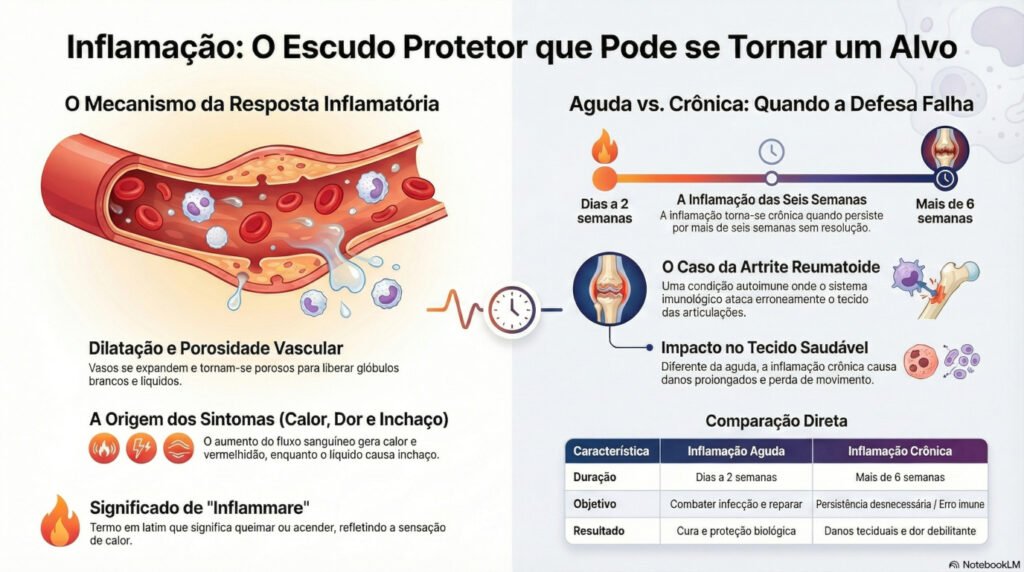
Para compreender a inflamação no corpo, é preciso entender o que acontece nos bastidores, logo após uma lesão ou infecção. O processo inflamatório ocorre em etapas coordenadas, envolvendo alterações vasculares e a mobilização de células de defesa especializadas.
Segundo a análise técnica de Fisiopatologia da Inflamação Persistente, assim que o perigo é detectado, células sentinelas — como mastócitos e macrófagos — liberam sinais químicos que funcionam como uma convocação de emergência. Esses sinais desencadeiam mudanças físicas imediatas nos vasos sanguíneos da região afetada.
As principais alterações vasculares são descritas abaixo:
- Vasodilatação: Os vasos se expandem para aumentar o fluxo de sangue, glóbulos brancos e hormônios até o local afetado. Esse fenômeno gera calor e vermelhidão visíveis na pele.
- Aumento da permeabilidade: As paredes dos vasos se tornam porosas, permitindo que líquido escape para os tecidos. Esse processo resulta no inchaço (edema).
- Compressão nervosa: O aumento do volume dos vasos e do líquido pressiona os nervos locais, enviando sinais de dor ao cérebro.
Além disso, o ciclo de resposta celular envolve quatro atores principais. Primeiramente, os mastócitos e macrófagos detectam os patógenos e liberam os sinais iniciais. Em seguida, as plaquetas formam coágulos para conter a área lesada. Por fim, os fagócitos — glóbulos brancos especializados, incluindo os neutrófilos — chegam ao local para destruir invasores e iniciar o reparo tecidual.
Um exemplo cotidiano e bastante ilustrativo é o nariz entupido durante uma gripe. As membranas nasais incham em resposta ao vírus, comprimindo as vias aéreas para tentar cercar e expulsar o invasor. Esse desconforto nada mais é do que a resposta inflamatória em plena ação.
Os Cinco Sinais Clássicos de Inflamação Que Você Precisa Reconhecer
Clinicamente, a inflamação é identificada por cinco sinais fundamentais. Conhecê-los é o primeiro passo para entender quando o corpo está pedindo atenção. De acordo com o Relatório Detalhado sobre Impactos e Consequências da Inflamação Crônica, esses sinais derivam de alterações hemodinâmicas e neurológicas precisas.
- Calor: Decorre do aumento do fluxo sanguíneo (hiperemia) na área afetada.
- Vermelhidão (Rubor): É causada pela vasodilatação dos capilares próximos à superfície da pele.
- Inchaço (Edema): Resulta do acúmulo de exsudato inflamatório que vaza dos vasos para os tecidos.
- Dor: É provocada pela distensão tecidual e pela irritação neuroquímica dos nervos locais.
- Perda de mobilidade: O edema e a dor restringem a funcionalidade e o movimento confortável da região ou articulação atingida.
É importante ressaltar que esses sinais são, na verdade, evidências de que o corpo está trabalhando ativamente para se curar. Eles causam desconforto, mas indicam que o sistema imunológico está em ação. O problema começa quando esses sinais persistem além do esperado — especialmente além da marca das seis semanas.
Inflamação Aguda Versus Inflamação Crônica: Uma Diferença Que Pode Mudar Tudo
A correta distinção entre inflamação aguda e inflamação crônica é crucial para o manejo clínico adequado. Ambos os estados envolvem os mesmos mecanismos básicos, mas diferem radicalmente em duração, causa e impacto no organismo.
Conforme descrito nos materiais técnicos de referência, a inflamação aguda é uma reação temporária e curativa. Ela dura de algumas horas a, no máximo, duas semanas. Seu objetivo é neutralizar a ameaça e restaurar o tecido danificado. Quando bem-sucedida, o processo cessa automaticamente e não deixa sequelas.
Já a inflamação crônica é classificada quando a resposta persiste por mais de seis semanas. Ela não é apenas uma “fase aguda prolongada”, mas sim uma falha ativa na resolução. O sistema imunológico mantém um estado de alerta desnecessário, agredindo o próprio organismo. A tabela a seguir resume as principais diferenças:
- Duração — Aguda: Temporária, menos de 2 semanas. Crônica: Persistente, mais de 6 semanas.
- Objetivo — Aguda: Neutralização imediata e reparo tecidual. Crônica: Falha na resolução; resposta patológica.
- Gatilhos — Aguda: Infecções agudas ou traumas físicos. Crônica: Autoimunidade, agente persistente ou falha imunológica.
- Impacto tecidual — Aguda: Restaura a homeostase. Crônica: Danos estruturais prolongados a órgãos e tecidos.
Segundo o Briefing sobre o Processo Inflamatório, o intervalo entre a segunda e a sexta semana representa um período de monitoramento crítico. A persistência além desse limite exige uma mudança drástica na estratégia terapêutica, deixando o foco apenas sintomático e passando a exigir o uso de imunomoduladores e acompanhamento especializado.
Por Que a Inflamação Se Torna Crônica: As Três Causas Principais
A transição da fase aguda para a crônica é um indicativo de que o sistema imunológico não conseguiu resolver o problema de forma eficiente. Três pilares patofisiológicos explicam o desenvolvimento da cronicidade, conforme apontado nos documentos técnicos analisados.
O primeiro é a incapacidade de resolução. Isso ocorre quando o organismo falha em eliminar completamente o gatilho inicial, seja pela resistência do agente agressor, seja por uma resposta imune inicial ineficaz. O sistema de defesa entra em batalha, mas não consegue vencer de forma conclusiva.
O segundo fator é a autoimunidade. Nesse caso, ocorre um erro de reconhecimento do sistema imunológico, que passa a lançar ataques contra os próprios tecidos saudáveis do organismo. É como se o exército de defesa confundisse aliados com inimigos e começasse a atacar o próprio território.
Por fim, há a persistência desnecessária da resposta imune. As células de defesa continuam a se aglomerar no local afetado, mesmo quando não há mais ameaças remanescentes. Esse comportamento perpetua os danos teciduais sem nenhum benefício defensivo real. Portanto, quanto mais cedo esse padrão for identificado, mais eficaz poderá ser a intervenção médica.
Artrite Reumatoide: O Exemplo Mais Claro de Inflamação Crônica Fora de Controle
A artrite reumatoide é frequentemente citada nos estudos sobre inflamação crônica como o exemplo mais nítido de quando o sistema imunológico se volta contra o próprio corpo. Trata-se de uma condição autoimune, descrita tanto no artigo de Jamie Frier quanto na análise técnica de Fisiopatologia da Inflamação Persistente.
Nessa condição, o sistema imune ataca especificamente o tecido sinovial das articulações. Em vez de uma resposta breve, as células de defesa — mastócitos, macrófagos e fagócitos — aglomeram-se de forma desnecessária e persistente. Elas sustentam um ciclo vicioso de inflamação que destrói o que deveria proteger.
As consequências clínicas são severas e progressivas:
- Inchaço severo e persistente nas articulações afetadas, que não regride com repouso.
- Dor debilitante que interfere diretamente nas atividades do dia a dia.
- Perda progressiva da mobilidade e do movimento confortável das articulações.
- Erosão articular contínua, com risco de deformidades permanentes se não tratada.
Além disso, conforme destacado na publicação Understanding Inflammation, as pessoas com inflamação crônica como a artrite reumatoide apresentam risco aumentado de outras condições, como doença hepática gordurosa, diabetes tipo 2 e doenças cardiovasculares. Assim, o tratamento precoce não é apenas uma questão de conforto, mas de sobrevivência e qualidade de vida a longo prazo.
Quando Buscar Ajuda Médica: Os Sinais de Alerta Que Não Devem Ser Ignorados
A intervenção médica torna-se mandatória assim que a inflamação atinge o período de seis semanas sem sinais de resolução. No entanto, alguns sintomas exigem atenção ainda antes desse prazo, especialmente quando sua intensidade compromete a qualidade de vida.
Os seguintes sinais de alerta indicam a necessidade de consulta com um profissional de saúde:
- Inflamação ou dor que persiste por mais de seis semanas sem melhora visível.
- Inchaço significativo que não regride com repouso e cuidados básicos.
- Dor severa e debilitante que impede atividades cotidianas, como caminhar ou dormir.
- Rigidez persistente ou perda de mobilidade em articulações, especialmente pela manhã.
- Sintomas sistêmicos associados, como febre persistente, fadiga extrema ou perda de peso sem causa aparente.
É importante destacar que a inflamação crônica interna — aquela que ocorre em órgãos internos — nem sempre apresenta sinais visíveis. Nesses casos, um exame de sangue pode detectar proteínas específicas liberadas em resposta à inflamação. Portanto, o acompanhamento médico regular é a melhor ferramenta de prevenção.
A Inflamação Crônica e Seus Impactos Além da Dor: O Que a Ciência Aponta
A inflamação crônica vai muito além do desconforto físico imediato. De acordo com a publicação Understanding Inflammation, de Jamie Frier, ela também tem sido associada ao desenvolvimento de condições graves e sistêmicas. Inclusive, alguns tipos de inflamação podem aumentar o risco de câncer e são considerados o sétimo marcador da doença.
Além disso, a presença ininterrupta de mediadores inflamatórios em tecidos moles, órgãos e articulações resulta em desgaste progressivo e fibrose. Esse processo compromete a integridade estrutural e a função fisiológica dos sistemas afetados. Em outras palavras, a inflamação persistente age como um fogo que nunca se apaga — destruindo as estruturas do organismo lentamente.
A dor crônica inflamatória, por sua vez, é exacerbada pela sinalização neuroquímica contínua. A distensão vascular persistente e a aglomeração celular ininterrupta provocam um distúrbio nervoso constante. Sinais de dor são disparados em direção ao cérebro de forma incessante, resultando em um estado de alerta neurológico que degrada profundamente a qualidade de vida do paciente.
Como a Inflamação É Diagnosticada e Tratada: O Papel do Profissional de Saúde
O diagnóstico da inflamação crônica pode ser feito por meio de exames clínicos e laboratoriais. Exames de sangue detectam proteínas específicas — como a Proteína C-Reativa (PCR) e a velocidade de hemossedimentação (VHS) — que são liberadas em resposta à resposta inflamatória ativa. Esses marcadores orientam o profissional na escolha da abordagem terapêutica mais adequada.
O tratamento da inflamação crônica varia conforme a causa subjacente. Contudo, de forma geral, as estratégias incluem:
- Medicamentos anti-inflamatórios não esteroidais (AINEs): Utilizados para alívio sintomático nas fases iniciais.
- Corticosteroides: Prescritos em casos de inflamação severa para suprimir rapidamente a resposta imunológica.
- Imunomoduladores e imunossupressores: Empregados em condições autoimunes como a artrite reumatoide, para modular a atividade do sistema imunológico de forma duradoura.
- Mudanças no estilo de vida: Dieta anti-inflamatória, prática regular de exercícios físicos, controle do estresse e sono adequado são medidas complementares fundamentais.
Conforme enfatizado na análise técnica de fisiopatologia, cabe ao profissional de saúde atuar como mediador dessa resposta, utilizando o conhecimento fisiopatológico para restaurar a homeostase. A intervenção precoce é o único caminho para evitar que as alterações vasculares e celulares evoluam para danos teciduais irreversíveis.
Inflamação Crônica e Estilo de Vida: O Que Você Pode Fazer Agora Mesmo
Embora o tratamento da inflamação crônica exija acompanhamento médico, há atitudes práticas que podem ser adotadas no cotidiano para reduzir o risco de cronicidade e apoiar a resolução da inflamação aguda. Essas medidas não substituem o cuidado médico, mas complementam o tratamento de forma significativa.
Entre as principais recomendações baseadas nas evidências apresentadas nos documentos analisados, destacam-se as seguintes:
- Alimentação anti-inflamatória: Priorize alimentos ricos em ômega-3, como peixes, linhaça e nozes. Reduza o consumo de açúcares refinados, alimentos ultraprocessados e gorduras saturadas, todos associados à perpetuação da inflamação no corpo.
- Exercício físico regular: A atividade física moderada contribui para a regulação do sistema imunológico e a redução dos níveis de mediadores inflamatórios circulantes.
- Gestão do estresse: O estresse crônico é apontado como um dos gatilhos da inflamação crônica. Técnicas de meditação, respiração e mindfulness podem ajudar a modular a resposta imunológica.
- Sono de qualidade: A privação de sono está diretamente relacionada ao aumento da atividade inflamatória. Priorize de sete a nove horas de sono por noite.
- Monitoramento dos sintomas: Mantenha um diário de sintomas. Registrar quando a dor ou o inchaço começaram facilita o diagnóstico médico e agiliza o tratamento adequado.
Portanto, o controle da inflamação crônica é uma responsabilidade compartilhada entre o paciente e o profissional de saúde. A vigilância sobre o tempo de resposta e a adoção de hábitos saudáveis são ferramentas poderosas nessa equação.
O Paradoxo Biológico da Inflamação: Quando o Escudo Se Torna Espada
A inflamação é, em essência, um paradoxo biológico fascinante. Ela é, ao mesmo tempo, a nossa maior aliada e uma potencial ameaça. Essa dualidade foi bem descrita em Quando o Escudo se Torna Espada: 5 Verdades Surpreendentes sobre a Inflamação, um dos materiais de referência deste artigo.
Em seu estado saudável, a inflamação aguda é um sinal vibrante de que o corpo está lutando por você. Ela mobiliza um exército microscópico — composto por vasos sanguíneos dinâmicos, células sentinelas vigilantes e mediadores químicos precisos — para manter o organismo seguro. Desse modo, o desconforto temporário é o preço justo pela proteção biológica.
Contudo, quando esse mecanismo perde o controle e se transforma em inflamação crônica, o escudo se converte em espada. O mesmo exército que deveria nos defender passa a atacar os próprios tecidos, articulações e órgãos. Esse colapso na regulação biológica representa um dos maiores desafios da medicina moderna — e uma das condições mais importantes que qualquer pessoa pode aprender a reconhecer precocemente.
Assim, o conhecimento sobre a inflamação crônica não é apenas informação científica: é uma ferramenta prática para proteger a própria saúde. Reconhecer os sinais, respeitar os limites temporais e buscar ajuda no momento certo são atitudes que podem prevenir danos irreversíveis e garantir uma vida com mais qualidade e funcionalidade.
Perguntas Frequentes (FAQ) sobre Inflamação Crônica
O que diferencia a inflamação aguda da inflamação crônica?
A inflamação aguda é temporária, durando até duas semanas, e tem como objetivo neutralizar uma ameaça e curar o tecido. Já a inflamação crônica persiste por mais de seis semanas e representa uma falha na resolução, podendo causar danos permanentes.
Quais são os sintomas mais comuns da inflamação crônica?
Os sintomas mais comuns incluem dor persistente, inchaço que não regride, fadiga crônica, rigidez articular (especialmente pela manhã) e perda progressiva de mobilidade. Em alguns casos, a inflamação crônica interna pode ser assintomática e detectada apenas por exames laboratoriais.
A artrite reumatoide é sempre causada por inflamação crônica?
Sim. A artrite reumatoide é uma condição autoimune em que o sistema imunológico ataca o tecido sinovial das articulações, sustentando um ciclo crônico de inflamação. Ela é um dos exemplos mais estudados de como a inflamação crônica pode ser destrutiva.
Quanto tempo leva para a inflamação se tornar crônica?
O marco clínico é de seis semanas. Qualquer resposta inflamatória que persista além desse período é classificada como crônica e exige avaliação médica especializada.
É possível prevenir a inflamação crônica?
Em parte, sim. Hábitos saudáveis como alimentação anti-inflamatória, exercício regular, sono adequado e gestão do estresse reduzem o risco de inflamação crônica. Além disso, tratar adequada e precocemente as inflamações agudas evita que elas evoluam para a cronicidade.
A inflamação crônica pode causar câncer?
Estudos indicam que determinados tipos de inflamação crônica podem aumentar o risco de câncer e são considerados um dos seus marcadores. Essa relação reforça a importância de identificar e tratar a inflamação persistente o mais precocemente possível.
Como a inflamação é diagnosticada?
O diagnóstico é feito por avaliação clínica e exames laboratoriais, incluindo a dosagem de Proteína C-Reativa (PCR) e a velocidade de hemossedimentação (VHS), marcadores que indicam a presença de inflamação ativa no organismo.
—
Você já experimentou sintomas persistentes que possam indicar inflamação crônica? Como você cuida do seu sistema imunológico no dia a dia? Compartilhe sua experiência nos comentários — sua história pode ajudar outras pessoas a reconhecerem sinais importantes!
Se este conteúdo foi útil para você, compartilhe com alguém que possa se beneficiar dessas informações. Lembre-se: o conhecimento sobre a inflamação crônica pode fazer uma diferença real na saúde de quem você ama.

#inflamação #inflamaçãocrônica #sistemaImunológico #saúde #artritReumatoide #dor #saudedocorpo #imunidade #inflamaçãoAguda #bemestar #saúdeempauta #vidasaudável #doençasautoimunes #inflamaçãoemsaúde #cuideseuCorpo

Comentários recente