Probióticos para Saúde Íntima Feminina: O que a Ciência Realmente Comprova
Os probióticos para saúde íntima feminina deixaram de ser uma tendência passageira. Eles se tornaram, atualmente, uma das ferramentas mais estudadas da medicina preventiva moderna. No entanto, um equívoco muito comum ainda persiste: a ideia de que todos os probióticos são iguais. Essa suposição, frequentemente encontrada até mesmo em ambientes clínicos, foi amplamente refutada pela biotecnologia moderna. A eficácia dessas bactérias benéficas é estritamente dependente da cepa utilizada — e não do produto como um todo.
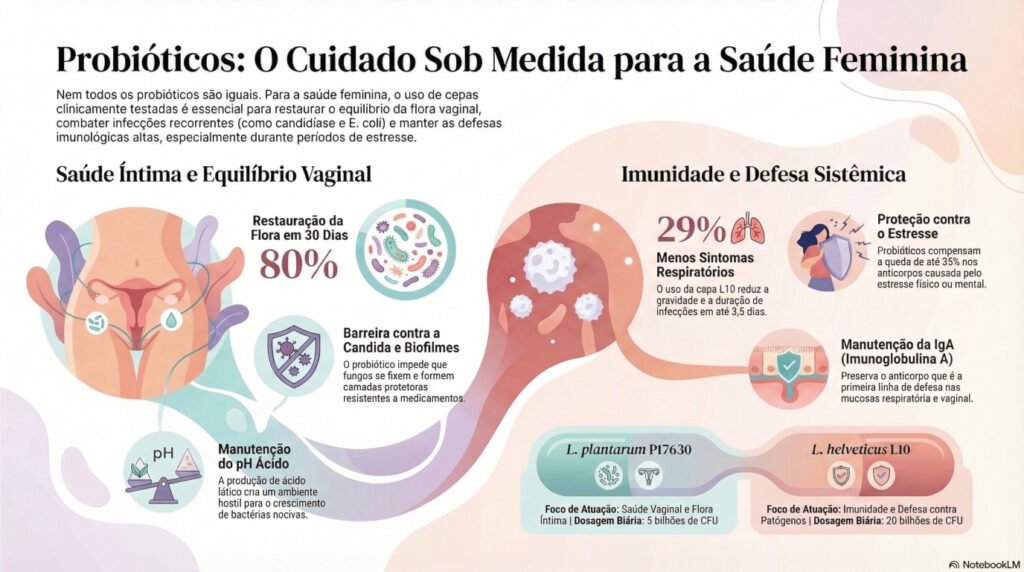
Além disso, duas cepas específicas têm concentrado a atenção de pesquisadores ao redor do mundo. O Lactobacillus plantarum P17630 e o Lactobacillus helveticus L10 foram submetidos a ensaios clínicos rigorosos. Os resultados demonstram benefícios concretos para o equilíbrio da flora vaginal, o controle de infecções por Candida e o fortalecimento do sistema imunológico. Este artigo reúne, de forma acessível, as principais evidências sobre esses dois aliados da saúde feminina.
Por isso, entender como esses probióticos específicos para mulheres funcionam é o primeiro passo para tomar decisões mais informadas sobre seu bem-estar. Continue lendo para descobrir o que a ciência revela — e como você pode aplicar esse conhecimento na prática.
Por Que os Probióticos para Saúde Íntima Feminina Não São Todos Iguais
Um equívoco persistente no imaginário coletivo é acreditar que qualquer probiótico gera os mesmos benefícios. Contudo, a ciência demonstra o contrário. Segundo o artigo publicado na revista Life Extension (fevereiro de 2026), escrito pela nutricionista registrada Marsha McCulloch, MS, RD, “os efeitos variam dramaticamente de cepa para cepa.” Para obter os maiores benefícios, é essencial usar cepas que foram clinicamente testadas para problemas de saúde específicos.
Portanto, ao escolher um suplemento probiótico, a cepa — ou seja, a identidade exata da bactéria — é o fator mais determinante. Uma cepa pode agir especificamente na flora vaginal, enquanto outra atua na imunidade sistêmica. Esses mecanismos são distintos e não intercambiáveis. Assim, a escolha correta depende do objetivo terapêutico de cada mulher.
Além disso, a dosagem também importa. Não basta ter a cepa certa; é preciso usá-la na quantidade validada pelos estudos clínicos. Como será visto ao longo deste artigo, as doses de 5 bilhões de UFC para o P17630 e de 20 bilhões de UFC para o L10 foram aquelas que produziram resultados mensuráveis nos ensaios clínicos disponíveis.
O Equilíbrio da Flora Vaginal: Eubiose, Disbiose e o Papel dos Lactobacilos
A saúde íntima feminina depende de um ecossistema vivo e dinâmico: o microbioma vaginal. Esse ambiente é governado por um estado chamado eubiose — o equilíbrio saudável onde os lactobacilos predominam. Quando esse equilíbrio é rompido, ocorre a disbiose, que abre espaço para infecções oportunistas, inflamações e recorrências de candidíase.
Os lactobacilos são os verdadeiros guardiões da flora vaginal. Eles produzem ácido lático, mantendo o pH da região em um nível ácido (baixo). Esse ambiente ácido funciona como uma barreira química natural. Ele é hostil à maioria dos patógenos, impedindo sua fixação e multiplicação nas paredes celulares da mucosa vaginal.
Abaixo, é possível visualizar as diferenças essenciais entre eubiose e disbiose:
- Eubiose: alta concentração de lactobacilos, pH ácido, resistência a infecções, ambiente protegido.
- Disbiose: queda das defesas, pH elevado, proliferação de fungos e bactérias nocivas, vulnerabilidade a candidíase e inflamações.
Quando o pH sobe — seja por estresse, uso de antibióticos ou outras causas — três agentes patogênicos principais costumam atacar: a Candida albicans, a Escherichia coli e a Listeria. Cada um deles representa um risco distinto para a saúde feminina. A Candida albicans, por exemplo, é responsável pela candidíase recorrente, causando coceira, vermelhidão e corrimento.
Consequentemente, manter o equilíbrio do microbioma vaginal é uma estratégia de saúde preventiva. E é exatamente nesse ponto que os probióticos para saúde íntima feminina entram em cena com evidências sólidas.
Lactobacillus plantarum P17630: A Cepa Que Restaura o Microbioma Vaginal
O Lactobacillus plantarum P17630 foi identificado originalmente em mulheres com flora vaginal saudável. Essa descoberta foi documentada em estudos publicados no European Journal of Obstetrics and Gynecology and Reproductive Biology, conduzidos pelos pesquisadores De Seta F., Parazzini F., De Leo R. e colaboradores. A cepa demonstrou uma capacidade superior de adesão às células epiteliais vaginais — uma propriedade essencial para sua eficácia.
Em um estudo laboratorial com culturas de células epiteliais vaginais humanas, documentado por Culici M. no periódico GIMMOC (2004), foi demonstrado que o P17630 adere às células e inibe competitivamente a adesão da Candida. Esse mecanismo é chamado de inibição competitiva: a bactéria ocupa fisicamente os receptores celulares que seriam utilizados pelo fungo, bloqueando sua colonização.
Um estudo piloto conduzido pelos pesquisadores Montella R., Malfa P., Giuliano A. e colaboradores, publicado na revista Nutrafoods (2013), avaliou seis mulheres saudáveis entre 18 e 45 anos. Elas tomaram o probiótico por 60 dias. Os resultados foram os seguintes:
- Após 30 dias, 80% das mulheres apresentaram colonização efetiva do P17630 na vagina.
- A melhora no microbioma vaginal foi claramente observada.
- Os benefícios foram mantidos por até 15 dias após a interrupção do uso — evidência da persistência biológica da cepa.
Ensaio
Além disso, um ensaio clínico maior — randomizado, duplo-cego e controlado por placebo — foi conduzido pelos pesquisadores Vladareanu R., Mihu D., Mitran M. e colaboradores, publicado no European Review for Medical and Pharmacological Sciences em 2018. Foram envolvidas 93 mulheres entre 18 e 58 anos, todas com histórico de candidíase vulvovaginal recorrente (CVVR).
As participantes tomaram 5 bilhões de UFC do P17630 ou placebo diariamente. O protocolo consistia em três ciclos de 15 dias de uso, intercalados por 15 dias de pausa. Os resultados foram expressivos:
- A porcentagem de mulheres com microbioma saudável (rico em lactobacilos) praticamente dobrou.
- A porcentagem com escores menos saudáveis diminuiu marcadamente.
- No grupo placebo, as mulheres com os escores menos saudáveis apresentaram piora após 45 e 90 dias.
- O grupo probiótico apresentou redução significativa de vermelhidão, inchaço e corrimento vaginal nos acompanhamentos de 45 e 90 dias.
Portanto, fica evidente que o P17630 não apenas alivia sintomas. Ele atua na raiz do problema, restaurando o ecossistema vaginal de forma mensurável e duradoura.
O Biofilme Fúngico: Por Que as Infecções Por Cândida Voltam Sempre
Uma das principais razões pelas quais a candidíase recorrente é tão difícil de tratar está na formação de biofilmes fúngicos. Quando a Candida albicans cresce excessivamente, ela forma uma matriz protetora extracelular — uma espécie de “escudo” biológico. Esse escudo impede que os antifúngicos convencionais penetrem em concentrações eficazes.
Conforme descrito na monografia técnica incluída nos materiais de referência deste artigo, o biofilme é uma comunidade organizada de fungos. Ele adere tenazmente às células epiteliais. Além disso, a exposição repetida e sub-terapêutica dos fungos ao medicamento seleciona mutações resistentes. O resultado é um ciclo vicioso de resistência e reinfecção.
Segundo o estudo de Akinosoglou K., Livieratos A., Asimos K. e colaboradores, publicado em Pharmaceutics (2024), a candidíase vulvovaginal resistente ao fluconazol representa um desafio crescente na prática clínica. Portanto, a estratégia mais eficaz não é apenas tratar a crise — é prevenir a formação do biofilme.
É aqui que o P17630 se destaca. Ao manter o pH vaginal ácido e ocupar competitivamente os sítios de adesão epitelial, essa cepa probiótica impede que o fungo atinja as densidades populacionais necessárias para iniciar a formação de biofilme. Dessa forma, a resistência medicamentosa é combatida antes mesmo de se instalar.
Em outras palavras, os probióticos para saúde íntima feminina — quando da cepa correta — atuam como uma barreira preventiva de longo prazo. Eles não substituem o tratamento médico em crises agudas, mas reduzem significativamente a recorrência das infecções.
Lactobacillus helveticus L10: Imunidade Sistêmica e Proteção Multi-Mucosa
Enquanto o P17630 age localmente no ambiente vaginal, o Lactobacillus helveticus L10 oferece um suporte abrangente ao sistema imunológico. Essa cepa foi estudada especificamente em populações submetidas a alto estresse físico — os atletas de elite. Os resultados fornecem insights valiosos para qualquer mulher que enfrente estresse intenso no dia a dia.
Um ensaio clínico randomizado, duplo-cego e controlado por placebo, conduzido pelos pesquisadores Michalickova D., Minic R., Dikic N. e colaboradores, publicado no Applied Physiology, Nutrition, and Metabolism (2016), avaliou atletas de elite durante 14 semanas no inverno. O grupo que recebeu 20 bilhões de UFC de L10 diariamente apresentou:
- 29% menos sintomas de infecções do trato respiratório superior.
- Redução de 3,5 dias na duração das infecções, em comparação ao grupo placebo.
Além disso, uma análise complementar publicada no Journal of Strength and Conditioning Research (2017), pelos mesmos pesquisadores Michalickova DM, Kostic-Vucicevic MM, Vukasinovic-Vesic MD e colaboradores, revelou dados sobre a imunoglobulina A (IgA). No grupo placebo, foi observada uma queda de até 35% nos níveis de IgA salivar. No grupo L10, esses níveis foram mantidos estáveis.
A IgA é um anticorpo fundamental. Segundo o estudo de Li Y., Jin L., Chen T., publicado no BioMed Research International (2020), a IgA secretória fornece a primeira linha de defesa imune mucosal. Ela atua contra infecções no trato respiratório, gastrointestinal e vaginal. Portanto, mantê-la em níveis adequados é essencial para a saúde global da mulher.
Consequentemente, o L10 funciona como um sistema de defesa sistêmica. Ele protege as mucosas do corpo todo — da garganta à vagina — contra a invasão de patógenos oportunistas como E. coli, Listeria e Candida. Sua ação é especialmente relevante em períodos de estresse físico ou mental intenso.
Como o Estresse Destrói Suas Defesas Íntimas — e Como os Probióticos Ajudam
O estresse não é apenas um estado emocional. Ele é, também, um disruptor biológico com consequências mensuráveis para a saúde imunológica e ginecológica feminina. Conforme documentado pela revisão científica de Alotiby A., publicada no Journal of Clinical Medicine (2024), o estresse contínuo — seja físico ou psicológico — enfraquece diretamente o sistema imunológico.
O mecanismo funciona em cascata. Primeiramente, o estresse induz uma queda nos níveis de IgA salivar — podendo chegar a 35% de redução, conforme demonstrado nos ensaios com atletas. Em seguida, essa queda da IgA reduz a proteção das mucosas. Por consequência, o pH vaginal sobe, eliminando a barreira química ácida. Por fim, patógenos como a Candida proliferam livremente e podem evoluir para a formação de biofilmes resistentes.
Essa cadeia de eventos pode ser resumida da seguinte forma:
- Estresse físico ou mental intenso
- Queda da IgA salivar (menos anticorpos nas mucosas)
- Elevação do pH vaginal (perda da acidez protetora)
- Proliferação de Candida e E. coli
- Formação de biofilme fúngico
- Infecção recorrente com sintomas clínicos
Felizmente, a suplementação com os probióticos específicos para mulheres — especialmente a combinação de L10 e P17630 — é capaz de interromper essa cadeia. O L10 mantém os níveis de IgA estáveis. O P17630 restaura o pH ácido e impede a colonização fúngica. Juntos, eles atuam como um sistema de defesa dual — sistêmica e local.
Portanto, mulheres que vivem rotinas intensas, com alta carga de trabalho, treinos frequentes ou momentos de esgotamento emocional, são as que mais se beneficiam dessa abordagem preventiva. O cuidado com a imunidade é, também, um cuidado com a saúde íntima.
Protocolo Clínico: Dosagens, Ciclos e Cronograma de Colonização
A eficácia dos probióticos para saúde íntima feminina não depende apenas da cepa correta. Ela depende, igualmente, do protocolo de uso — dosagem adequada e respeito ao tempo biológico de colonização. Muitas pessoas abandonam o suplemento cedo demais, antes que os resultados possam ser observados.
Com base nos estudos clínicos disponíveis, as dosagens validadas são:
- L. plantarum P17630: 5 bilhões de UFC por dia, administrado por via oral.
- L. helveticus L10: 20 bilhões de UFC por dia, administrado por via oral.
O protocolo de uso para o P17630, conforme o ensaio de Vladareanu R. e colaboradores (2018), consiste em ciclos de 15 dias de uso seguidos de 15 dias de pausa. Esse ciclo é repetido ao longo de um trimestre. O cronograma de resposta esperado é o seguinte:
- 30 dias de uso efetivo: 80% das mulheres apresentam colonização vaginal robusta pela cepa P17630. O escore do microbioma melhora significativamente.
- 6 semanas (45 dias): Melhora clínica consolidada, com redução expressiva de vermelhidão, inchaço e corrimento.
- Após a pausa de 15 dias: Os benefícios e os níveis de colonização são preservados — evidência da integração estável da cepa à microbiota residente.
Além disso, é importante compreender que a colonização por via oral é um processo gradual. A cepa precisa sobreviver ao trato gastrointestinal e migrar para o epitélio vaginal. Por isso, a consistência no uso é fundamental. Resultados não aparecem em poucos dias — aparecem em semanas.
Consequentemente, o comprometimento com o ciclo completo é a diferença entre o sucesso e o fracasso terapêutico. Os estudos clínicos foram claros nesse ponto: os maiores benefícios foram observados em mulheres que seguiram o protocolo até o fim.
A Conexão Intestino-Vagina: Saúde Sistêmica Refletida na Região Íntima
A saúde da mulher não é composta por partes isoladas. O que acontece no intestino, no sistema imunológico ou no nível de estresse reflete diretamente no equilíbrio da flora vaginal. Essa conexão, chamada de eixo intestino-vagina, é um dos pilares da imunologia moderna feminina.
A Escherichia coli, por exemplo, é uma bactéria que habita o trato gastrointestinal. Quando a imunidade cai e o equilíbrio microbiano é rompido, ela pode migrar do intestino para a vagina. Essa migração é facilitada pela queda da IgA — o anticorpo que normalmente bloqueia a adesão dessas bactérias às células epiteliais.
Conforme demonstrado por Johnson-Henry KC, Hagen KE, Gordonpour M. e colaboradores, publicado no Cellular Microbiology (2007), proteínas de camada superficial extraídas de cepas de L. helveticus inibem a adesão da E. coli O157:H7 às células epiteliais. Portanto, o L10 não apenas fortalece a imunidade — ele também bloqueia mecanicamente a colonização por patógenos intestinais que ameaçam a saúde vaginal.
Além disso, a pesquisa de Pino A., Bartolo E., Caggia C. e colaboradores, publicada no Scientific Reports (2019), identificou lactobacilos vaginais com características probióticas promissoras. Isso reforça a ideia de que o microbioma vaginal saudável pode — e deve — ser cultivado de forma ativa, com suporte oral de cepas específicas.
Por isso, cuidar da saúde intestinal e imunológica é, indiretamente, cuidar da saúde íntima. Os probióticos femininos com ação sistêmica, como o L10, representam uma abordagem integrada que vai muito além do tratamento local.
Combinando P17630 e L10: A Abordagem de Defesa Dual para a Mulher Moderna
A combinação das duas cepas representa o que pesquisadores chamam de abordagem de defesa dual. Cada cepa atua em uma frente distinta, criando um sistema de proteção complementar e abrangente para a saúde feminina.
De um lado, o L. plantarum P17630 restaura e protege o microambiente vaginal. Ele impede a colonização por Candida, acidifica o pH e bloqueia a formação de biofilmes resistentes. Do outro lado, o L. helveticus L10 mantém os níveis de IgA, fortalece a imunidade sistêmica e protege as mucosas respiratória, gastrointestinal e vaginal contra patógenos oportunistas.
Segundo o resumo publicado na Life Extension por Marsha McCulloch, MS, RD, “a combinação desses dois probióticos oferece suporte direcionado para as principais preocupações de saúde feminina.” Portanto, não se trata de uma escolha entre uma cepa ou outra — trata-se de um protocolo integrado que aborda o bem-estar da mulher em múltiplos níveis.
Além disso, a sinergia entre as duas cepas é especialmente valiosa em períodos de maior vulnerabilidade. Mulheres que enfrentam rotinas estressantes, treinos intensos, uso recente de antibióticos ou histórico de candidíase recorrente são as candidatas ideais para esse tipo de suplementação de precisão.
Finalmente, é importante reforçar: o uso de suplementos probióticos não substitui a consulta médica. Antes de iniciar qualquer protocolo de suplementação, especialmente para condições ginecológicas, recomenda-se buscar orientação profissional. Os estudos apresentados aqui oferecem evidências sólidas, mas a individualização do tratamento é sempre necessária.
Perguntas Frequentes Sobre Probióticos para Saúde Íntima Feminina
Qual é a diferença entre o L. plantarum P17630 e o L. helveticus L10?
O P17630 atua principalmente na restauração da flora vaginal e na inibição da Candida. O L10 foca no fortalecimento da imunidade sistêmica, mantendo os níveis de IgA e protegendo as mucosas do organismo todo. Os dois se complementam.
Quanto tempo leva para os probióticos funcionarem na flora vaginal?
Com base nos estudos clínicos disponíveis, são necessários aproximadamente 30 dias de uso efetivo para que 80% das mulheres apresentem colonização vaginal. Melhorias clínicas significativas são observadas por volta das 6 semanas de tratamento.
Os resultados são mantidos após parar de tomar o probiótico?
Sim. O estudo de Montella e colaboradores (2013) mostrou que os benefícios e os níveis de colonização foram mantidos por até 15 dias após a interrupção do uso, indicando integração estável da cepa ao microbioma residente.
Posso tomar probióticos durante o tratamento com antifúngicos?
Essa é uma questão que deve ser discutida com seu médico ou ginecologista. Em geral, os probióticos são considerados seguros e podem complementar o tratamento convencional, mas a orientação profissional é indispensável.
O estresse realmente afeta a saúde íntima feminina?
Sim, e de forma mensurável. Estudos mostraram que o estresse contínuo pode reduzir em até 35% os níveis de IgA salivar. Essa queda enfraquece as defesas das mucosas e favorece a proliferação de patógenos como a Candida.
Probióticos genéricos de farmácia têm o mesmo efeito?
Não necessariamente. A eficácia dos probióticos é estritamente dependente da cepa e da dosagem. Probióticos genéricos podem não conter as cepas P17630 ou L10, e podem não ter sido testados clinicamente para saúde vaginal ou imunidade feminina.
Compartilhe Sua Experiência
Já utilizou probióticos para saúde íntima feminina? Notou diferença na recorrência de infecções ou no equilíbrio da flora vaginal? Conhecia a diferença entre as cepas de probióticos antes de ler este artigo? Sua experiência pode ajudar outras mulheres a tomar decisões mais informadas. Deixe seu comentário abaixo!

#SaúdeFeminina #Probióticos #SaúdeÍntima #MicrobiomVaginal #CandidíaseRecorrente #FloraVaginal #ImunidadeFeminina #LactobacillusPlantarum #LactobacillusHelveticus #BemEstarFeminino #SaúdeDaMulher #Eubiose #Disbiose #ProbióticosFemini


Comentários recente